生活習慣病
生活習慣病とは

生活習慣病には、糖尿病や高血圧、脂質異常症(高脂血症)、痛風(高尿酸血症)などがあります。いずれも、運動不足、過食、そして肥満といった生活習慣の不摂生が主な原因となる慢性疾患です。
日本では、食生活の欧米化や生活スタイルの変化により、生活習慣病が増加の一途を辿っています。
生活習慣病は、一つ一つは軽症でも、いくつもの疾患が重なることが少なくありません。そして、重なることによって、各症状がひどくなったり、動脈硬化を進行させて脳卒中や心筋梗塞などの重大な疾患に結び付いたりする危険性も高まるのです。
そういった事態を招かないように、たとえ自覚症状が無くても、早めに生活習慣を改善するための対策を講じましょう。
基本的には、どの病気であっても、生活習慣の改善、つまり食事療法と運動療法が中心になります。必要と判断された場合には、薬物療法も併用します。
主な生活習慣病
疾患名をクリックすると詳しい説明がご覧いただけます
- 糖尿病
- 糖尿病は、高血糖が慢性的に続く病気です。高血糖が続くと、血管をはじめとする全身の組織に様々な悪影響が及んできます。
運動不足になりがちなライフスタイルや食生活の変化から、糖尿病の患者数は増加し続けており、糖尿病予備軍も含めると日本国内の患者数は2,000万人以上と言われています。 - 糖尿病について詳しくはこちら
- 高血圧
-
血圧が高い状態が続くと、血管の壁が圧力によるダメージを受けます。すると血管の壁が厚くなったり、硬くなったりする動脈硬化の原因になり、狭心症や心筋梗塞、脳卒中、腎臓病などを引き起こしやすくなります。
高血圧の原因は特定されていませんが、遺伝的要因と食生活(塩分の多い食事)や嗜好品の摂取過多(喫煙・飲酒)、運動不足や精神的ストレスなどの環境的要因が重なって引き起こされると考えられています。治療について
高血圧の治療にあたってまず行うべきは、適正な体重にし、適度な運動を心がけ、減塩に努めるなどの生活改善です。
また、医師から薬を処方されたら、指示通りに、きちんと飲むことも大切です。
一度薬を飲み始めたら、一生やめられないと思っている方が少なくないようですが、だんだんと良くなってくれば、減らしたり、やめたりすることも可能です。一度降圧薬を服用し始めたらずっと飲み続けなくてはいけないと考えるのではなく、薬がやめられるように日頃の摂生に努めることこそが大切なのです。 - 脂質異常症(高脂血症)
-
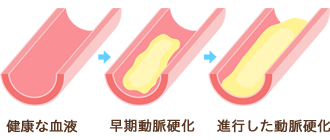 脂質異常症は、血液中の脂質(コレステロールや中性脂肪)が多過ぎる、または少な過ぎる場合に引き起こされる疾患です。以前は、高脂血症と呼ばれていましたが、脂質が低すぎる場合も問題視されるようになり、近年は脂質異常症と称されています。
脂質異常症は、血液中の脂質(コレステロールや中性脂肪)が多過ぎる、または少な過ぎる場合に引き起こされる疾患です。以前は、高脂血症と呼ばれていましたが、脂質が低すぎる場合も問題視されるようになり、近年は脂質異常症と称されています。
脂質異常症を放置すると、動脈硬化が進行し、やがては心筋梗塞や脳卒中などを引き起こす原因となります。脂質異常症は、食生活(エネルギー過多)や嗜好品の摂取過多(喫煙・飲酒)、運動不足などの環境的要因が重なって引き起こされると考えられています。治療について
脂質異常症の治療は、生活習慣の改善と薬物療法が基本です。
生活習慣の改善は、血中脂質を下げるだけでなく、動脈硬化の進行防止にも役立ちます。
その主な内容は、禁煙、栄養バランスのとれた食生活、適正体重の維持、適度な運動などです。なかでも特に重要なのが食生活であり、これは適正体重の維持とも深く関わってきます。 - 高尿酸血症(痛風)
-
 高尿酸血症とは、血液中の尿酸が多くなり過ぎている状態です。尿酸は水分に溶けにくいため、血液中では尿酸塩として存在しています。尿酸が過多になると、針状の尿酸塩の結晶ができ、体のあちこちに溜まって、痛みを引き起こします。これが痛風です。
高尿酸血症とは、血液中の尿酸が多くなり過ぎている状態です。尿酸は水分に溶けにくいため、血液中では尿酸塩として存在しています。尿酸が過多になると、針状の尿酸塩の結晶ができ、体のあちこちに溜まって、痛みを引き起こします。これが痛風です。
体の細胞は、毎日の新陳代謝で新しくつくり変えられています。その結果、細胞の核からプリン体という物質が生成されます。このプリン体が、尿酸の元になります。
また、プリン体はレバー類、干し椎茸、魚卵類、えび、かつお、いわしなどに多く含まれています。そしてアルコール飲料には、尿酸値を上昇させる作用があります。こうした飲食物を好む人は、尿酸値が高くなりやすい傾向があります。治療について
高尿酸血症では、やはり尿酸値を下げることが大切です。
食事療法として、前記のようなプリン体を多く含む食品の摂取を控えめにし、バランスの良い食事を摂るようにします。また、禁酒・節酒を心がけるようにします。特にビールはプリン体を多く含むので、注意してください。また、食事療法と併せ、運動で肥満を解消することも大切です。
場合によっては、尿酸が体内で生成されるのを抑制する薬や尿酸の排泄を促す薬などが処方されます。 - 骨粗鬆症
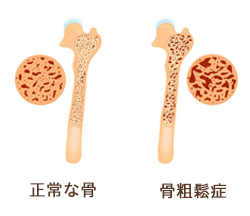 骨粗鬆症とは、老化やカルシウム不足、運動不足、喫煙や飲酒、閉経による女性ホルモンの減少などが原因となって骨量(カルシウムやコラーゲンなど)が減少し、鬆(す)が入ったように骨がスカスカになり、もろくなる疾患です。
骨粗鬆症とは、老化やカルシウム不足、運動不足、喫煙や飲酒、閉経による女性ホルモンの減少などが原因となって骨量(カルシウムやコラーゲンなど)が減少し、鬆(す)が入ったように骨がスカスカになり、もろくなる疾患です。
骨粗鬆症になると、わずかな衝撃でも骨折をきたしやすくなり、「骨折リスク」が高くなってしまいます。そして、骨粗鬆症による骨折から「要介護状態」になる人が少なくなく、これも大きな問題です。
- 専門的治療や生活改善で骨折リスクは減少します
- 骨量は、20~30歳頃の若い時期をピークに、年を重ねるとともに減少していきます。
この骨量、ひいては骨密度(単位体積あたりの骨量)が減少をきたすことによって骨粗鬆症と言われる状態になり、背骨が体の重みでつぶれたり、背中や腰が曲がったり・痛んだり、変形による圧迫骨折をきたしたり、ちょっとした転倒で骨折するといった事態を引き起こしがちになります。なかでも足の付け根の骨(大腿骨近位部)を骨折したりすると、体を支える働きが損なわれてしまうため、要介護状態にもなりかねません。
しかし、専門的な治療や適切な生活改善を行えば、骨密度の減少を改善し、骨折リスクを大幅に減少させることが可能になります。 - 女性は50歳になる前に検査を
- 高齢の女性を中心に、骨粗鬆症は年々増加の一途をたどっています。
骨粗鬆症は、女性ホルモン(エストロゲン)の分泌が低下する更年期以降に特に多く見られます。エストロゲンには、骨の新陳代謝に際して骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑制する働きがあります。閉経して、このエストロゲンの分泌量が減少してきますと、骨吸収のスピードが速まるため、骨形成が追いつかず、骨がもろくなってしまうのです。そのため、閉経を迎える50歳前後から骨量は急激に減少し始めます。ですので、50歳になる前に一度は骨粗鬆症の精密検査を受けるよう、お勧めいたします。
一方では、偏食や極端なダイエット、喫煙や過度の飲酒なども骨粗鬆症の原因と考えられており、最近では高齢の女性だけでなく、若い女性の骨粗鬆症も問題視されています。


